Что такое плечелопаточный периартрит и почему возникает это заболевание?
При плечелопаточном периартрите истончаются и разрушаются ткани, окружающие плечелопаточный сустав. Страдать при этом могут и мышцы, и сухожилия, и хрящевая ткань.
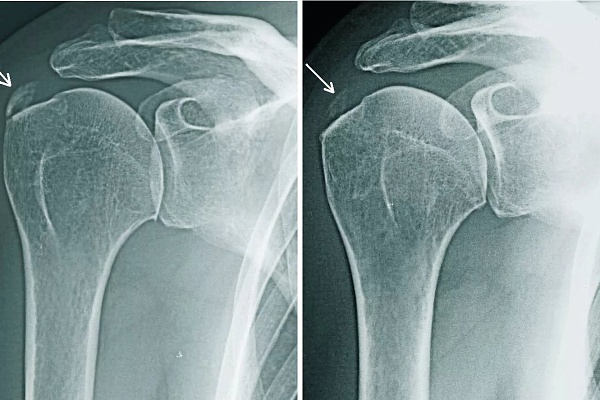
Чаще всего причиной становится механическая травма в результате падения на плечо или регулярная микротравматизация связочного аппарата при однотипных физических нагрузках, которые повторяются постоянно и сверх меры. Но могут быть и другие причины. Распространены случаи появления заболевания как осложнения шейного радикулита, когда процесс начинается в связи с нарушением иннервации и микроциркуляции.
Поскольку причины многочисленны, плечелопаточный периартрит изучается в нескольких медицинских дисциплинах: неврологии, травматологии, ортопедии, хирургии. К нам такие пациенты попадают либо по направлению хирургов, либо обращаются самостоятельно из-за схожести болевого синдрома.
Как лечат плечелопаточный периартрит?
В лечении выделяют два этапа. Первый – устранение боли, восстановление функции сустава, увеличение объема движения. Фактически на этом этапе мы восстанавливаем качество жизни. Для этого используются медикаменты (внутримышечные инъекции, блокады с лекарственными препаратами), физиолечение, иглорефлексотерапия, лечебная гимнастика.
Основное направление второго этапа — восстановление поврежденных тканей, заживление мышц, связок, хрящей, возвращение им эластичности. Здесь важно предотвратить обострения и сделать ткани максимально устойчивыми к физическим нагрузкам. Для этого используются блокады с препаратами гиалуроновой кислоты, фармакопунктура с хондропротекторами и плазмолифтинг.
Какие препараты используются для восстановления тканей?
Хондропротекторы – препараты, восстанавливающие хрящевую ткань. Основные действующие вещества этих препаратов получают, расщепляя хрящи костей животных и рыб. Раньше считалось, что эти вещества участвуют в синтезе хрящевой ткани, но позже установили, что их роль состоит в контроле и подавлении синовиального воспаления. Моя практика показывает, что они эффективнее работают в инъекционных формах.
Гиалуроновую кислоту тоже относят к хондропротекторам. Она является одним из компонентов соединительной ткани, присутствует в организме каждого человека (фасции, сухожилия, хрящи, кости, кожа и т.д.). Молекулы гиалуроновой кислоты способны притягивать до 500 молекул воды, поэтому молодая кожа, связки, суставы очень эластичны и упруги. С возрастом наш организм снижает количество вырабатываемой гиалуроновой кислоты, что приводит к появлению морщин, снижению тургора кожи, усыханию хрящевой ткани, уменьшению эластичности связочного аппарата. Эти структуры становятся более подвержены износу.
Как строится лечение и насколько оно длительно?
Во время процедуры и хондропротекторы, и гиалуроновую кислоту вводят инъекционно по определенным точкам, в проекцию мышц, связок, суставов. Количество процедур для гиалуроновой кислоты может быть 1-2, с интервалом в неделю. В случае необходимости курсы повторяют, как правило, 2-3 раза в год.
Некоторые хондропротекторы нужно вводить ежедневно, курсом до 5-10 процедур. Сами курсы проводятся 2 раза в год.
Один из наиболее эффективных методов и единственный способ регенерации тканей «силами организма» — плазмолифтинг. Это инъекционное введение тромбоцитарной аутоплазмы в пораженные ткани. Для приготовления тромбоцитарной аутоплазмы у пациента берут кровь из вены и центрифугируют ее в специальных пробирках, содержащих гель.
После центрифугирования кровь разделяется на фракции, среди которых есть и аутоплазма, насыщенная тромбоцитами. Полученную плазму вводят в поврежденные ткани вокруг сустава. После этого они начинают быстрее восстанавливаться за счет воздействия т.н. факторов роста, которые высвобождаются из тромбоцитов.
Информация с сайта klops.ru